Ormai, conosciamo tutti bene la volubile vacillazione della guida della salute pubblica sul mascheramento della comunità. Inizialmente, le maschere semplicemente non erano molto efficaci. Poco dopo, non erano solo efficaci per proteggere gli altri, ma anche per proteggersi. Allora lo erano mandato. Più recentemente, quelle maschere di stoffa che sono diventate comuni, che sono state incoraggiate per quasi due anni, e lo siamo stati insegnato a fare a mano dalle testate giornalistiche, sono stati improvvisamente, come da un giorno all'altro, relegati a 'decorazioni facciali.'
Come può essere uno strumento che è stato in giro e studiato1 per oltre 100 anni nel contesto dei virus respiratori aerosolizzati sembra improvvisamente così poco compreso? Questa mini-revisione farà avanzare l'argomento secondo cui prove di bassa qualità e quadri bioetici impoveriti hanno informato una relazione profondamente tesa con il mascheramento in America.
Anche se sicuramente tutti abbiamo sentito una variazione dell'argomento secondo cui gli americani sono troppo miopi o egoisti per fare ciò in cui le persone Paesi asiatici fatto da decenni, questo è insufficiente per dare un senso al momento presente. Ignorare le conoscenze che abbiamo, evitare analisi costi-benefici e, soprattutto, non chiarire i principi etici fondamentali rischiano di danneggiare irreversibilmente il credibilità della medicina e la salute pubblica agli occhi di coloro che desideriamo servire.
Studi basati sull'influenza sull'efficacia delle maschere facciali
È fondamentale comprendere la ricerca pre-COVID-19 sull'efficacia della maschera nel contesto dell'influenza perché, come è stato riconosciuto all'inizio, si pensa che entrambi i patogeni respiratori siano in grado di diffondersi respirando da soli attraverso particelle aerosolizzate esalate.2 Prima della pandemia di COVID-19, ancora nel 2019, il Programma globale dell'OMS per l'influenza ha pubblicato un'analisi degli interventi non farmaceutici (NPI) nel contesto di una pandemia respiratoria virale potenzialmente mortale,3 al momento considerato più probabile che derivi da un nuovo ceppo influenzale.
Eliminando revisioni sistematiche di 18 NPI tra cui etichetta respiratoria e maschere per il viso, gli autori hanno concluso che "[t] qui c'è ... una mancanza di prove per l'efficacia di una migliore etichetta respiratoria e l'uso di maschere per il viso negli ambienti della comunità durante epidemie e pandemie influenzali. " Tuttavia, gli autori riconoscono che mentre "[t] qui sono stati condotti numerosi studi randomizzati e controllati (RCT) di alta qualità che hanno dimostrato che le misure di protezione individuale come l'igiene delle mani e le maschere facciali hanno, nella migliore delle ipotesi, un piccolo effetto sulla trasmissione dell'influenza, ... una maggiore conformità in una grave pandemia potrebbe migliorare l'efficacia".
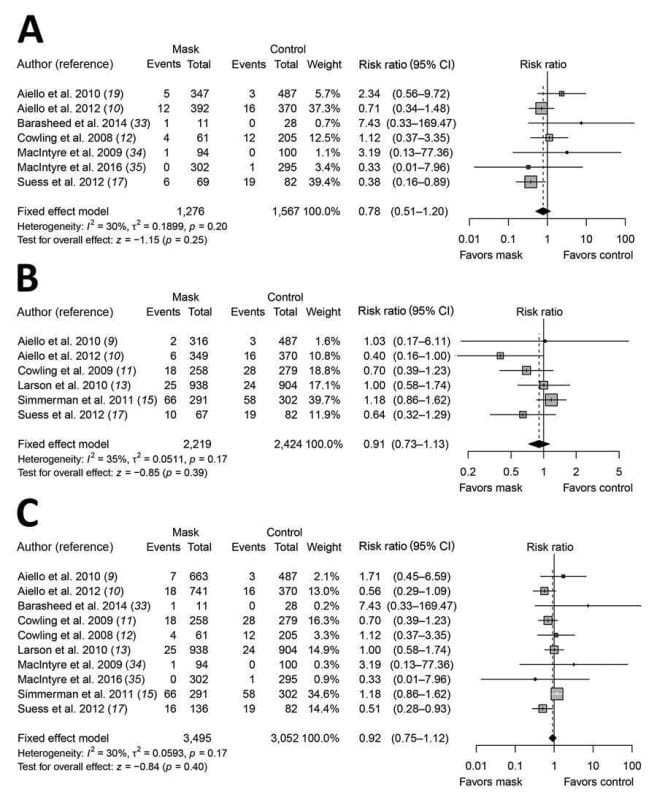
All'inizio del 2020, i ricercatori di Hong Kong hanno riconosciuto l'importanza di approfondire la letteratura pre-2020 sul mascheramento della comunità. Riconoscendo che "le maschere mediche monouso... sono state progettate per essere indossate dal personale medico per proteggere dalla contaminazione accidentale delle ferite dei pazienti e per proteggere chi le indossa da schizzi o spruzzi di fluidi corporei", i ricercatori dell'Università di Hong Kong hanno condotto una meta-analisi del uso di maschere chirurgiche per prevenire la trasmissione dell'influenza in contesti non sanitari.4 La loro indagine ha concluso che "[noi] non abbiamo trovato prove che le maschere facciali di tipo chirurgico siano efficaci nel ridurre la trasmissione dell'influenza confermata in laboratorio, sia quando indossate da persone infette (controllo della fonte) sia da persone nella comunità generale per ridurre la loro suscettibilità" (vedi figura 1). Questi autori, proprio come gli autori dell'OMS, riconoscono nella loro discussione che le maschere potrebbero avere un valore nel ridurre la trasmissione di altre infezioni quando le risorse sanitarie sono esaurite. Tuttavia, ciò non costituisce una prova positiva: costituisce l'assenza di prove positive di alta qualità.
Nel novembre del 2020 è stata condotta una revisione sistematica Cochrane di 67 RCT pre-pandemici e RCT a grappolo di interventi fisici per ridurre la diffusione dei virus respiratori.5 Le conclusioni sono state sorprendenti:
"I risultati aggregati degli studi randomizzati non hanno mostrato una chiara riduzione dell'infezione virale respiratoria con l'uso di maschere medico/chirurgiche durante l'influenza stagionale. Non ci sono state chiare differenze tra l'uso di maschere medico/chirurgiche rispetto ai respiratori N95/P2 negli operatori sanitari quando utilizzati nelle cure di routine per ridurre l'infezione virale respiratoria. È probabile che l'igiene delle mani riduca leggermente il carico di malattie respiratorie. I danni associati agli interventi fisici sono stati poco studiati".
In particolare, questa revisione Cochrane va oltre le impostazioni della comunità e solleva anche domande sulle strutture sanitarie. Confrontando maschere chirurgiche e senza maschere, gli autori riportano prove di certezza moderata di impatto minimo o nullo sull'endpoint primario dell'influenza confermata in laboratorio sulla base di un rapporto di rischio di 0.91 a favore delle maschere, con un intervallo di confidenza del 95% da 0.66 a 1.26 .
Eppure, entrando nel 2020, era come se questo corpo di letteratura non fosse mai esistito. Così iniziarono i vigorosi tentativi di reinventare la ruota.
RCT dall'inizio della pandemia COVID-19
Durante la pandemia, i Centers for Disease Control and Prevention si sono posizionati come l'autorità in materia di informazioni su interventi efficaci per limitare la diffusione del virus. Così, il loro pagina web intitolato "Science Brief: Community Use of Masks to Control the Spread of SARS-CoV-2" è una risorsa naturale da cui iniziare un'indagine sugli RCT dell'era della pandemia sul mascheramento.6 Sorprendentemente, ci sono solo due RCT discussi in dettaglio in questa pagina. Il primo studio citato nella pagina a sostegno del mascheramento della comunità è uno di quegli RCT: un "studio randomizzato a grappolo ampio e ben progettato in Bangladesh" condotto alla fine del 2020. Si tratta di uno studio ampiamente diffuso, ben considerato e adeguatamente controllato e ha senso il motivo per cui questo dovrebbe essere elencato per primo: fornisce la base più solida di prove clinicamente rilevanti nel mondo reale per l'uso della maschera nel contesto della trasmissione di COVID-19.
Cosa ha mostrato lo studio del Bangladesh? Dopo la randomizzazione dei villaggi nelle zone rurali del Bangladesh a mascherina chirurgica, mascherina di stoffa e nessuna arma di intervento, è stata condotta una strategia intensiva di promozione della mascherina nei villaggi di intervento.7 I ricercatori hanno scoperto che l'intervento ha portato a un aumento assoluto del 29% dell'uso corretto delle maschere nei villaggi di intervento. Concludono inoltre che "[noi] troviamo prove chiare che le maschere chirurgiche portano a una riduzione relativa della sieroprevalenza sintomatica dell'11.1% (rapporto di prevalenza aggiustato = 0.89 [0.78, 1.00]; prevalenza del controllo = 0.81%; prevalenza del trattamento = 0.72%) . Sebbene le stime puntuali per le maschere in tessuto suggeriscano che riducono il rischio, i limiti di confidenza includono sia una dimensione dell'effetto simile alle maschere chirurgiche che nessun effetto". In sintesi, gli effetti delle mascherine in tessuto non possono essere ritenuti statisticamente significativi (nessun effetto). Le maschere chirurgiche, nel frattempo, hanno prodotto una riduzione assoluta del rischio dello 0.09% nella sieropositività sintomatica rispetto al controllo. La conversione di questo in un "numero necessario per mascherare" per prevenire 1 caso di sieropositività sintomatica risulterebbe a circa 1,111 (1/0.0009). Questo numero sarebbe drammaticamente più alto per gli endpoint di malattie gravi e morte dovute a COVID-19.
Cosa significano questi risultati? Da notare, gli endpoint primari non erano malattie gravi o morte, ma piuttosto sintomi e risultati positivi agli anticorpi COVID. Ancora una volta, gli autori hanno riportato un rapporto di prevalenza della sieropositività COVID (noto anche come rapporto di rischio o rischio relativo) di 0.89 nella maschera chirurgica rispetto alle braccia senza maschera. Nell'interpretare questi risultati, potremmo confrontarli con la revisione Cochrane discussa sopra, trovando un rapporto di rischio influenzale confermato in laboratorio di 0.91 in maschera chirurgica rispetto a bracci senza maschera.
I risultati del Bangladesh mostrano una riduzione del rischio minimamente maggiore nel braccio della maschera rispetto a questo studio. Potremmo anche confrontare i risultati con la Figura 1 del documento dell'Università di Hong Kong discusso sopra in cui è stato riportato un rapporto di rischio di influenza confermato in laboratorio di 0.78 per la maschera chirurgica rispetto a nessuna maschera. Lo studio del Bangladesh mostra un effetto minore in questo confronto. Entrambi questi studi sulle maschere antinfluenzali hanno concluso che le maschere chirurgiche non hanno praticamente alcun impatto. Tutti e tre gli studi discussi qui avevano intervalli di confidenza del 95% che includevano o superavano 1, il punto in cui le maschere chirurgiche e nessuna maschera sono associate allo stesso risultato. Sembrerebbe che prima del 2020, la dimensione dell'effetto trovata dallo studio del Bangladesh sarebbe stata considerata nella migliore delle ipotesi minima e priva di significato altrimenti.
Il secondo RCT sulla pagina CDC è uno studio dalla Danimarca.8 I precedenti di questi autori (cioè le convinzioni e le aspettative precedenti) hanno rivelato che ritenevano che una riduzione del 50% dell'infezione sarebbe stata significativa e il loro studio è stato condotto contro questa ipotesi. I priori sono importanti perché danno forma a ciò che gli investigatori stanno cercando. Questi autori non hanno trovato questa riduzione, hanno invece trovato una riduzione del rischio assoluto dello 0.3% corrispondente a una riduzione del rischio relativo di circa il 14% e un rapporto di rischio di circa 0.85 (intervallo di confidenza al 95% da circa 0.72 a 0.99 per lettera al editore).
In particolare, il CDC ha concluso che lo studio del Bangladesh ha dimostrato che "anche un modesto aumento dell'uso di mascherine nella comunità può ridurre efficacemente le infezioni sintomatiche da SARS-CoV-2".6 Ma questo solleva molte domande: cosa ci vorrebbe per aumentare significativamente l'uso efficace delle mascherine nella comunità, al di sopra del 29% prodotto dallo studio? Cosa farebbe al tessuto sociale di una società impegnarsi così tanto per ottenere la compliance a un intervento, il tutto per una riduzione assoluta del rischio massimo di sieropositività sintomatica inferiore all'1% (lasciando ancora da parte gli endpoint di malattia e morte)? Cosa significa che ci sono voluti milioni di dollari e uno studio massiccio su una popolazione straniera senza tasso di vaccinazione di base per dimostrare un piccolo effetto? E cosa suggerisce che l'impatto di interventi simili potrebbe essere sulle popolazioni di questo paese?
Lo stato dell'evidenza
Le domande sollevate ne puntano soprattutto ad un'altra: perché non c'erano più RCT per cercare di rispondere ad alcune di queste domande? Molte delle argomentazioni a favore delle raccomandazioni e dei mandati sulle maschere si basano plausibilità biologica e filtrazione studi, spesso basandosi su Manichini. Questi semplicemente non possono sostituire i dati veramente rilevanti dal punto di vista clinico generati attraverso studi randomizzati su larga scala, specialmente quando la forza delle politiche pubbliche viene esercitata attraverso mandati di maschere. Il mondo reale è complicato. Considerare le barriere del mondo reale all'adesione è l'unico modo per determinare se un intervento è effettivamente fattibile e ne vale la pena. Le prove finora costituite da revisioni sistematiche molto ampie, meta-analisi e RCT di grandi dimensioni non sembrano supportare una tale politica.
Come ha modellato il Dr. John P. Ioannidis, la maggior parte dei risultati della ricerca pubblicata in cui gli investigatori affermano che esiste una relazione è probabile che siano falsi.9 Molti nella comunità scientifica conoscono anche la crisi della riproducibilità all'interno della ricerca medica. Pertanto, anche se dovesse emergere un nuovo studio che rivendica una dimensione dell'effetto molto più significativa di quelli discussi sopra, dovrebbe essere riprodotto ed essere soggetto a una valutazione rigorosa per valutare i pregiudizi latenti che Ioannidis identifica come minando gran parte del mondo accademico ricerca.
In una revisione delle prove del gennaio 2021 delle maschere nell'ambiente di COVID-19, gli autori propongono alcune risposte sul motivo per cui non sono stati condotti più RCT.10 "I problemi [e]tici", offrono, "impediscono la disponibilità di un braccio di controllo smascherato". Sostengono che "generalmente non dovremmo aspettarci di essere in grado di trovare prove controllate, per ragioni logistiche ed etiche". Eppure è proprio per ragioni etiche che dobbiamo superare gli ostacoli logistici agli studi randomizzati controllati per dimostrare l'efficacia.
Invece, abbiamo esternalizzato le nostre domande etiche ai villaggi rurali nelle nazioni sottosviluppate. Se i funzionari hanno intenzione di spendere capitale politico per portare il potere coercitivo dello stato a esercitare un comportamento imposto, come minimo l'evidenza deve essere forte. Ma al di là di questo, un dibattito pubblico su quali siano le priorità appropriate per ulteriori ricerche e quale dovrebbe essere la dimensione dell'effetto per giustificare tale azione non si è tenuto nemmeno a due anni dall'inizio della pandemia. Sia i ricercatori che i responsabili delle politiche di salute pubblica non sono riusciti a chiarire da quali principi bioetici stanno operando.
Problemi etici con la giustificazione dei mandati
Da quando i mandati delle maschere hanno iniziato a essere implementati, la politica relativa alle maschere è stata guidata da appelli fallaci all'autorità, affidamento su prove di bassa qualità o dimensioni minime degli effetti e violazioni di principi etici come il principio di precauzione e l'autonomia del paziente. Il principio di precauzione afferma che l'onere è a carico di chi propone l'intervento per provare l'assenza di danno e la natura definitiva dei benefici. Il principio dell'autonomia del paziente è centrale nella medicina. Durante la pandemia, il terreno su cui poggia il mascheramento è cambiato. A volte ci è stato detto che il mascheramento protegge solo se stessi, altre volte ci è stato detto che il mascheramento protegge chi è vicino e quindi è imperativo per tutti mascherarsi secondo un'etica utilitaristica. Nella revisione Cochrane del 2020, gli autori hanno notato che i danni erano poco studiati. Questo rimane vero.11
Tuttavia, il problema della promozione di prove di bassa qualità senza confrontarsi con i principi etici fondamentali è che porta a comportamenti e decisioni istituzionali che possono essere completamente fuori contatto con la realtà. Ad esempio, la propria auto-percezione del rischio può essere imprecisa. Un individuo, sopravvalutando i benefici del mascheramento, potrebbe scegliere di visitare una persona cara gravemente immunocompromessa credendo di aver eliminato la maggior parte del rischio semplicemente mascherando. Le persone potrebbero verbalmente o fisicamente attacco individui smascherati con ostilità per la falsa convinzione che il loro rischio di morte sia drammaticamente aumentato dalle azioni degli altri. Un dermatologo spaventato che indossa un N95 e una visiera potrebbe chiedere a un paziente asintomatico di trattenere il respiro per i 5 secondi durante i quali la maschera è stata rimossa per un esame della pelle del viso, credendo che ridurrebbe significativamente il suo rischio di infezione da COVID-19. Il direttore del CDC potrebbe erroneamente rivendicare una percentuale assurdamente alta, ad esempio oltre l'80%, per cui le "maschere" riducono le possibilità di contrarre il COVID-19. E distretti scolastici in enclavi altamente ricche e istruite potrebbe portare i bambini a indossare N-95 nonostante l'assenza di studi di validazione in popolazioni pediatriche o in contesti comunitari.
Si potrebbe essere costretti a chiedere: “Qual è il problema? #MaskLikeAKid!” Ma questi sviluppi nel nostro approccio alle malattie infettive non sono benigni e vengono implementati su larga scala. Gli esseri umani vengono incoraggiati a considerarsi l'un l'altro come vettori perpetui di malattie e una relazione con il mondo naturale basata sulla resilienza e sull'armonia viene subordinata a una visione della vita come fondamentalmente pericolosa, insicura e gestibile con il controllo totale utilizzando metodi per i quali noi non hanno nemmeno prove evidenti.
Mentre possiamo (e dovremmo) avere un acceso dibattito sull'adeguatezza di tale punto di vista negli ospedali, è sicuramente disumano applicarlo al resto della vita umana, soprattutto alla luce del fatto che ogni pandemia respiratoria ha raggiunto un inevitabile stato di endemicità .12
La medicina ha una storia di patologizzazione delle stesse cose che ci collegano di più alla vita sulla Terra dalla luce del sole al nostro respiro: questo non è centrato sul paziente, ma antiumano. Come approccio a medio termine, la politica sta cominciando a cambiare. Ma per due anni, i mandati delle maschere sono stati guidati dalla domanda controfattuale "E se molte persone morissero perché non credevamo abbastanza nelle maschere?" Questo non era diverso dal giustificare il battesimo universale imposto chiedendosi "E se molte persone andassero all'inferno perché non credessimo abbastanza in Dio?" Non è scienza. È lo scientismo.
Riferimenti
1. Kellogg WH, MacMillan G. Uno studio sperimentale sull'efficacia delle maschere facciali in garza. American Journal of Public Health. 1920;10(1):34-42.
2. Scheuch G. Basta respirare: per la diffusione del virus dell'influenza e del SARS-CoV-2 solo attraverso la respirazione. Giornale di medicina aerosol e somministrazione di farmaci polmonari. 2020;33(4):230-234.
3. Organizzazione WH. Misure di salute pubblica non farmaceutiche per mitigare il rischio e l'impatto dell'influenza epidemica e pandemica: allegato: rapporto di revisioni sistematiche della letteratura. 2019.
4. Xiao J, Shiu EY, Gao H, et al. Misure non farmaceutiche per l'influenza pandemica in contesti non sanitari: misure di protezione individuale e ambientali. Malattie infettive emergenti. 2020; 26 (5): 967.
5. Jefferson T, Del Mar CB, Dooley L, et al. Interventi fisici per interrompere o ridurre la diffusione dei virus respiratori. Database Cochrane di revisioni sistematiche. 2020;(11)
6. Prevenzione CfDCa. Brief scientifico: uso comunitario delle maschere per controllare la diffusione di SARS-CoV-2. Accesso 4 febbraio 2022. https://www.cdc.gov/coronavirus/2019-ncov/science/science-briefs/masking-science-sars-cov2.html
7. Abaluck J, Kwong LH, Styczynski A, et al. Impatto del mascheramento della comunità su COVID-19: uno studio randomizzato a grappolo in Bangladesh. Scienze. 2021:eabi9069.
8. Bundgaard H, Ringgaard AK, Raaschou-Pedersen DET, Bundgaard JS, Iversen KK. Efficacia dell'aggiunta di una raccomandazione sulla maschera ad altre misure di salute pubblica. Annals of Internal Medicine. 2021;174(8):1194-1195.
9. Ioannidis JP. Perché la maggior parte dei risultati della ricerca pubblicata sono falsi. Medicina PLoS. 2005; 2 (8): e124.
10. Howard J, Huang A, Li Z, et al. Una revisione delle prove delle mascherine contro il COVID-19. Atti della National Academy of Sciences. 2021;118(4)
11. Liu IT, Prasad V, Darrow JJ. Quanto sono efficaci le maschere per il viso in tessuto?: Più di un secolo dopo la pandemia influenzale del 1918, le affermazioni sull'efficacia delle maschere continuano a mancare di solide basi. Regolamento. 2021; 44: 32.
12. Heriot GS, Jamrozik E. Immaginazione e ricordo: quale ruolo dovrebbe svolgere l'epidemiologia storica in un mondo stregato dalla modellizzazione matematica del COVID-19 e di altre epidemie? Storia e filosofia delle scienze della vita. 2021;43(2):1-5.
Pubblicato sotto a Licenza internazionale Creative Commons Attribution 4.0
Per le ristampe, reimpostare il collegamento canonico all'originale Istituto di arenaria Articolo e Autore.









