Dall'inizio della pandemia, ci è stato assicurato che il rispetto della maschera da parte della comunità avrebbe risolto i nostri problemi e fermato la diffusione della SARS-CoV-2. Eppure i dati delle applicazioni del mondo reale hanno costantemente dimostrato che falliscono come misura di mitigazione per la protezione personale, e invece di correggere la rotta sulla guida casuale che è stata distribuita, ci è stato detto di mask Più forte con apparati sempre più restrittivi, anche se effettivamente non attenuanti.
Ma perché hanno fallito e perché continuano a fallire? Di seguito, approfondiamo nello specifico perché, anche ipotizzando un'ipotetica capacità di cattura perfetta, gli N95 non riescono a mitigare la diffusione di SARS-CoV-2.
Dovremmo iniziare considerando la trasmissibilità virale e l'emissione di materia infettiva come spettri, basati sulla gravità della malattia, sulla risposta immunitaria di un dato individuo e sul progresso nel corso della malattia. Tutti questi hanno dimostrato di avere impatti significativi sulla carica virale di un individuo infetto da SARS-CoV-2. Discuteremo i dati sulla produzione rispetto ai tassi di infettività e i metodi di misurazione per la dose infettiva minima.
Questi sono entrambi fattori importanti da considerare nella mitigazione patogena anche indipendentemente, ma combinati, possono mostrarci specificamente se un dato approccio avrà un risultato desiderato nell'eliminazione di un pericolo infettivo. I dati di output delle emissioni respiratorie dimostrano quanta materia viene espulsa da un individuo e se sono o meno trasmissibili con un agente patogeno respiratorio, ma i dati di output variano notevolmente tra le fasi più gravi dell'insorgenza della malattia, i periodi di recupero e quando PCR-negativo per un dato patogeno.
Confrontando l'output con i rapporti tra particelle e unità formanti placca (PFU), ci viene fornito un tasso di quante particelle emesse sono virioni vitali in grado di causare infezione. Ciascuna di queste unità infettive è indicata come PFU. Il numero di PFU che deve essere ricevuto da un potenziale ospite è indicato come cifra di dose infettiva minima (MID), che è una soglia che, una volta raggiunta, deve prevedere l'insorgenza dell'infezione.
Osservando i dati relativi al rapporto particelle/PFU e calcolando il potenziale MID, il prodotto finale è il numero potenziale di individui che possono essere infettati in un determinato periodo di tempo.
Con questa soglia MID per il potenziale di infettività, possiamo quindi applicare l'ipotetica capacità di cattura perfetta di un dato apparato per vedere se lo scenario migliore si traduce nella probabilità che l'apparato mitighi o impedisca il raggiungimento della soglia MID per il pericolo.
Qui, esaminiamo l'output, il rapporto particella-to-PFU e MID per SARS-CoV-2, rispetto all'ipotetica capacità di cattura perfetta per gli N95, per dimostrare che anche con un tasso di cattura perfetto (e in questo caso, di materia molto più piccola di quanto l'apparato è approvato o progettato per catturare), il 5% percento mai catturato è ancora un'esposizione potenziale abbastanza abbondante a materia infettiva da provocare un'infezione.
Gamma di particelle e comportamento corrispondente della materia emessa
Le misure di mitigazione della pandemia avrebbero dovuto iniziare con la dimensione minima delle particelle vitali, che per SARS-CoV-2 scende a 0.06-0.14 µm. Sebbene spesso spinti dai funzionari della sanità pubblica, gli N95 sono classificati e approvati esclusivamente per catturare materia superiore a 0.3 µm. È stato dimostrato che oltre il 90% del particolato espirato cade per 0.3 µm. Questa dimensione di materia rimane in alto per lunghi periodi - ore, persino giorni, a seconda dei tassi di ricambio d'aria all'interno dello spazio dato. SARS-CoV-2 ha dimostrato di rimanere vitale dopo ore come aerosol al di fuori di un ospite e per giorni sulle superfici.
"Il SARS-CoV-2 virus è stato osservato essere praticabile per 3 ore. negli aerosol, con diminuzione della concentrazione del virus infettivo da 103.5 a 102.7 TCID50 per litro d'aria”.
Questo studio ha utilizzato aerosol generati in laboratorio contenenti SARS-CoV-2 infettivo e ha osservato la vitalità della materia emessa su diverse superfici e come aerosol nel tempo.
Quando si considera quanto segue, ci si chiede anche se la maschera porosa e le membrane del respiratore abbiano avuto un ruolo nell'aumentare il termine di vitalità della materia virale:
"I tempi di sopravvivenza di virus presenti nell'aria sulle superfici differire in base a se le superfici sono non porose (p. es., plastica, acciaio inossidabile, vetro) o porose (p. es., carta e vestiti). Le superfici non porose contribuiscono in modo determinante alla trasmissione delle malattie poiché è stato osservato che i tempi di sopravvivenza dei virus presenti nell'aria su di esse sono molto più lunghi di quelli delle superfici porose».
Maschere e respiratori contano certamente come superfici porose. Molti respiratori sono anche costruiti con plastica soffiata a fusione. La vitalità virale sulle membrane delle maschere è stata studiata in misura sufficiente?
I tassi di vitalità dell'aerosol sono importanti perché dimostrano la capacità di trasmissione in spazi chiusi senza un individuo trasmissibile presente. Con un individuo trasmissibile presente ed emettente nello spazio dato, l'output sarebbe una materia virale costante e vitale aumenterebbe la saturazione atmosferica dell'agente patogeno in base al respiro.
Un problema trascurato ma critico con maschere e respiratori è il sigillo: piccole aree di spazio rendono questi apparecchi inefficaci per chi li indossa. Raramente, se non mai, qualcuno indossa questi apparecchi correttamente, nei termini di usura necessari, quindi ci troviamo di fronte a dispositivi già non attenuanti che vengono indossati in modo errato.
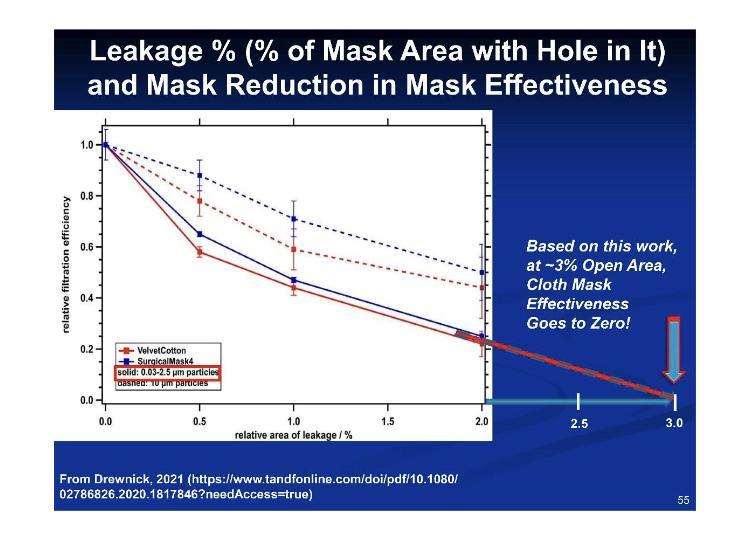
Secondo queste cifre per l'adattamento rispetto alla perdita, il 3.2% di perdita equivale al 100% di inefficacia.
Questi sono tutti fattori che devono essere considerati quando si affronta la causa di un apparato che non riesce a mitigare un dato pericolo. Esaminando successivamente la produzione di emissioni, la dose infettiva minima, le unità formanti la placca e il modo in cui si relazionano, possiamo capire meglio perché i controlli ingegneristici sono sempre stati la risposta corretta, non l'implementazione di massa dei dispositivi di protezione delle vie respiratorie.
Emissioni respiratorie da pazienti "malati" - Risultati del test PCR positivi rispetto a quelli negativi:
Nella ricerca sull'emissione di aerosol in soggetti sani rispetto a soggetti di test PCR positivi a SARS-CoV-2, il 90% + percento di particolato emesso da soggetti di test positivi a PCR era inferiore a 0.3 µm e sono stati condotti conteggi di materia emessa confrontando individui con diversa gravità di malattia con soggetti PCR-negativi.
"Il mediano espirò il conteggio delle particelle era altamente significativamente elevato nei pazienti positivi alla PCR SARS-CoV-2 (1490.5/L [46.0–34,772.0/L]) rispetto ai controlli sani (252.0/L [0.0–882.0/L]; p <0.0001”.
Se utilizziamo un tasso di emissione respiratoria di 4.3-29 litri al minuto (da EPA Exposure Factors Handbook), l'intervallo PCR-positivo con la massima emissione di 34,772 particelle per litro moltiplicato per 29 litri al minuto è pari a 1,008,388 particelle emesse al minuto .
Anche se non sto affermando che tutti quei particolati fossero singole particelle virali, o particelle virali vitali per quella materia, c'è comunque una differenza molto significativa nella materia emessa da individui positivi e negativi alla PCR (valori mediani di 1,490.5 vs 252). Un rapporto per convertire le particelle in PFU sarà introdotto dopo che sarà discusso il ruolo dei PFU.
Dimensioni delle particelle e tassi di emissione:
Lo studio ha precedentemente discusso gli intervalli di dimensioni delle particelle emesse in soggetti SARS-CoV-2 positivi e negativi.
"Per quanto riguarda la particella distribuzione dimensionale, i canali dimensionali disponibili (in totale, 14 canali dimensionali da 0.15 a 5.0 μm) sono stati analizzati in tre bande dimensionali: <0.3 μm, 0.3-0.5 μm e > 0.5-5.0 μm. Per entrambi i gruppi, la maggior parte degli aerosol (> 90% nel gruppo SARS-CoV-2 PCR-positivo e > 78% nel gruppo -negativo) è stata trovata nell'intervallo più piccolo (<0.3 μm). Soprattutto per il gruppo COVID-positivo, gli aumenti della concentrazione totale di aerosol sono stati dominati da aumenti di particelle ≤0.3 μm".
Dieci individui dei 64 pazienti ricoverati campionati, che erano tra i casi più gravi presentati, erano responsabili di circa il 64.8% per cento del conteggio delle particelle espirate, quindi è importante in questo caso esaminare meno intervallo di output conservativo e il potenziale di infettività durante l'esecuzione dei calcoli dell'output e della dose minima infettiva. In particolare, il documento affermava:
"Nel SARS-CoV-2 Il gruppo PCR-positivo, 15.6% (n = 10/64) ha mostrato conteggi elevati ed era responsabile del 64.8% di tutti i conteggi di particelle espirate nel gruppo. Inoltre, il 15.6%, pari al 3.5% di tutti i pazienti (n = 10/288), era responsabile del 51.2% di tutte le particelle espirate.
Se confrontiamo coloro che sperimentano la massima gravità della malattia con i tassi di infettività, possiamo capire di più sull'emissione di particelle vitali da parte di individui trasmissibili. Considerando la bassa produzione sia di materia emessa che di virioni da parte dei soggetti del test PCR-negativi e positivi alla PCR in recupero, può essere lecito ipotizzare che ciò parli della bassa probabilità che la trasmissione asintomatica sia un fattore principale nella diffusione virale.
La presenza di copie di RNA rispetto alle concentrazioni di virioni vitali
Non tutte le copie di RNA o le particelle virali sono in grado di formare PFU con conseguente replicazione virale. Sebbene siano stati forniti dati su quante unità infettive vengono generate, questo è non il tasso di emissioni in uscita. Queste sono stime sulla produzione virale totale durante un'infezione.
"Divisione per stime per l'inverso del tasso di clearance virale fornisce una produzione totale stimata di 3 × 109 a 3 × 1012 virioni, o 3 × 105 a 3 × 108 unità infettive nel corso completo di un'infezione caratteristica”.
Semplificato, ovvero una produzione totale da 3 miliardi a 3 trilioni di particelle virali, o da 300,000 a 300 milioni di unità infettive generate nel corso della malattia.
Uscita del virione
Esistono diversi metodi per stabilire l'output del virione, che offrono intervalli leggermente diversi se visti fianco a fianco. Alcuni studi mostrano i virioni totali emessi, come i seguenti:
"Alcuni pazienti lo hanno fatto titoli virali che superano il titolo medio di Wölfel et al di oltre due ordini di grandezza, aumentando così il numero di virioni nelle goccioline emesse a ben oltre 100,000 al minuto di conversazione”.
Altri studi forniscono il conteggio totale delle particelle e si basano sull'utilizzo di fattori di conversione dalla produzione totale ai virioni vitali. Ciò che è importante stabilire è che la produzione complessiva di particolato virale non è uguale ai virioni vitali totali, ovvero virioni in grado di creare unità formanti placca (PFU).
PFU - Comprensione delle particelle virali necessarie per formare singole unità formanti placca (PFU):
Sebbene tutti gli RNA virali e le particelle virali emessi non siano in grado di replicarsi viralmente e creare PFU, resta inteso che ogni PFU è creato da una particella virale vitale. I seguenti estratti discutono l'impatto delle PFU sulle infezioni virali e sull'insorgenza.
"Il saggio è progettato in modo che ogni placca derivi dall'infezione moltiplicando una singola particella virale infettiva. Pertanto, PFU/ml è considerata una misura del numero di unità infettive per millilitro (UI/ml), con l'avvertenza che non si può essere certi di un rapporto uno a uno tra placche e particelle infettive nell'aliquota applicata. "
"Per la maggior parte dei virus animali, una particella infettiva è sufficiente per avviare l'infezione.
"La natura lineare della curva dose-risposta indica che un singolo virione è in grado di avviare un'infezione. Tuttavia, l'elevato rapporto particelle/pfu di molti virus mostra che non tutti i virioni hanno successo. Un elevato rapporto particelle/pfu è talvolta causato dalla presenza di particelle non infettive con genomi che ospitano mutazioni letali o che sono state danneggiate durante la crescita o la purificazione».
"Generalmente si presume che una placca è il risultato dell'infezione della cellula da parte di un singolo virione. Se questo è il caso, allora tutto il virus prodotto dal virus nella placca dovrebbe essere un clone, in altre parole dovrebbe essere geneticamente identico”.

Per riassumere, una particella virale vitale, o virione, è in grado di creare un PFU, in cui questa particella virale si replica. Parte della materia creata è esclusivamente RNA virale incapace di causare autonomamente l'infezione, e parte della materia creata è in grado di replicarsi e infettarsi.
La relazione tra la produzione totale di particelle e la creazione di PFU è chiamata rapporto particella-PFU. Per SARS-CoV-2, il rapporto tra particelle emesse e PFU è compreso tra 1000 e 1,000,000.
PFU e studi sulla dose minima infettiva
La nostra frequenza respiratoria varia a seconda dell'età e del livello di attività. La frequenza respiratoria umana media è di 16-20 respiri al minuto. Ai fini di questa discussione, verrà utilizzata una frequenza respiratoria di 4.3-29 litri al minuto (dal manuale sui fattori di esposizione dell'EPA). Questo riferimento fornisce un'autonomia fino a 53 litri al minuto. Esamineremo l'output come virioni al minuto e la dose infettiva minima come PFU e virioni per la trasmissione, poiché entrambi sono esplorati nella ricerca disponibile.
Dati della dose minima infettiva (MID) dalla letteratura:
Studi comparativi di diversi virus respiratori e studi sugli animali SARS-CoV-2 sono stati utilizzati per contribuire a molte stime MID, ma questo documento si concentra il più possibile esclusivamente sugli studi sull'uomo.
"Sebbene il MID di SARS-CoV-2 negli esseri umani necessita di ulteriori ricerche, dovrebbe essere di circa 100 particelle virali. L'unico studio sull'uomo riguardante un coronavirus è stato riportato per HCoV-229E e il suo MID è di 9 PFU. Inoltre, se la trasmissione dell'aerosol è la modalità dominante, allora il MID sarebbe inferiore.
"Infatti, infezioni da aerosol richiedono meno dosi, ad esempio, ~ 100 volte meno delle infezioni da goccioline.
"La minima dose infettiva di SARS-CoV-2 che causa COVID-19 nell'uomo in studi trasversali e di serie di casi valutati era basso; in uno studio di serie di casi che ha esaminato la dose infettiva in 273 campioni prelevati da 15 pazienti positivi a SARS-CoV-2, la dose infettiva minima rilevata era di 1.26 PFU in vitro nel test COVID-19-RdRp/Hel.1 In un altro studio, 248 sono stati valutati campioni oro-nasofaringei di individui COVID-19 e la dose infettiva è stata segnalata pari a 364 PFU.
"In uno studio di serie di casi che ha valutato 97 bambini di età pari o inferiore a 10 anni, 78 bambini di età compresa tra 11 e 17 anni e 130 adulti, la dose infettiva nei bambini di età compresa tra 11 e 17 anni era inferiore a quella di altri due gruppi (125 PFU). I bambini avevano una crescita di virus vivi inferiore, soglie di ciclo più elevate e una concentrazione virale inferiore rispetto agli adulti, quindi i bambini non sono i principali portatori di infezione. I bambini di età inferiore ai 10 anni avevano maggiori probabilità di essere asintomatici rispetto ad altri».
"Uno dei più uno molto discusso (sic) è lo studio condotto da Basu et al., il cui obiettivo principale era valutare la dimensione delle goccioline che hanno un'alta probabilità di causare infezione. Ma oltre a questa scoperta, avevano anche alcuni punti legati alla carica virale che può causare l'infezione. Hanno scoperto che il numero di virioni collocati nel rinofaringe di un individuo situato in prossimità della durata di 2.5 ore si avvicina a (11/5) virioni al minuto × 60 min × 2.5 h = 330.
Studi comparativi che includevano altri coronavirus hanno dimostrato che i PFU possono essere piuttosto bassi per i virus respiratori.
"Infettività stimata di SARS-CoV-1 era paragonabile ad altri coronavirus tra cui HCoV-229E, un agente eziologico per un lieve raffreddore negli esseri umani. ID10 e ID50 di SARS-CoV-1 sono stati riportati come 43 e 280 PFU (400 TCID50) in uno studio sperimentale.
"L'identità umana50 per il sottotipo di coronavirus stagionale 229E che causa un lieve raffreddore comune negli esseri umani è stato segnalato 13 TCID50. "
Le cifre discusse negli studi forniti su SARS-CoV-2 erano 1.26, 100, 125, 330 e 363 PFU per la trasmissione, parlando ancora una volta di un ampio spettro di suscettibilità.
Produzione di virioni vitali rispetto al potenziale di soglia della dose minima infettiva
Utilizzando questi dati disponibili, possiamo affrontare l'affermazione secondo cui gli N95 forniscono un valore protettivo significativo dagli aerosol infettivi osservando i contributi in uscita, il potenziale di infettività della materia virale emessa, gli intervalli PFU, quindi possiamo valutare questi intervalli rispetto a un'ipotetica capacità di cattura perfetta degli N95 catturando il 95% percento della materia, contro il restante 5% non catturato. Ancora una volta, si noti che gli N95 non sono progettati né approvati per catturare <0.3 µm e stiamo discutendo di un agente patogeno che ha una dimensione minima delle particelle vitali di 0.06-0.14 µm.
Emissioni respiratorie da un individuo trasmissibile hanno dimostrato di raggiungere più di 100,000 virioni in un minuto, sebbene non si possa presumere che tutti i virioni emessi siano infettivi. Ulteriori documenti di ricerca hanno affermato una produzione fino a 750,000 virioni/minuto (ma mancano dati a sostegno di tali affermazioni). Va anche notato che ovviamente non inaliamo tutta la materia espirata di un individuo, ma la nostra vicinanza a un individuo trasmissibile, il suo tasso di emissione, la durata all'interno dello spazio e la ventilazione all'interno di quel dato spazio sono tutti fattori che avranno un impatto sulla probabilità di trasmissione che non può essere espresso in modo lineare o prevedibile.
Nello studio abbiamo esplorato sopra, l'intervallo positivo per la PCR con l'output più elevato era di 34,772 particelle per litro, con quelle che emettevano gli intervalli di output più elevati che componevano il 64% percento della materia totale emessa.
Per prima cosa, creeremo una produzione oraria di ciascuno di questi intervalli, quindi applicare il rapporto particella- PFU per ciascun intervallo da 1,000 a 1,000,000.
Campo di uscita A
Un'ora di un individuo trasmissibile in uno spazio chiuso che emette 100,000 virioni al minuto sarebbe una produzione di 6 milioni di virioni (100,000 × 60 minuti). Un periodo di 8 ore in uno spazio chiuso equivale a 48 milioni di virioni emessi (100,000×480 minuti). Con il rapporto particella/PFU da 1,000 a 1,000,000, questo ci dà 6,000 virioni vitali in un'ora, 48,000 in 8 ore.
Le cifre PFU degli studi discussi fornite erano 1.26, 100, 125, 330 e 363 PFU richieste come dose infettiva minima. Ho diviso ogni quantità di virioni vitali per ogni cifra di PFU per elencare ogni potenziale soglia MID.
Campo di uscita B
Nello studio sulla raccolta di particelle positive alla PCR, 34,772 particelle per litro era la gamma più alta raccolta, con circa il 64% percento delle particelle totali emesse e contate provenienti da 10 fonti che erano tra le più colpite dalla loro infezione da SARS-CoV-2 . Se guardiamo a 34,772 particelle moltiplicate per un volume di emissione di 29 litri al minuto, l'intervallo di uscita arriva fino a 1,008,388 particelle emesse al minuto.
Il manuale sull'esposizione dell'EPA elenca un intervallo al minuto fino a 53 litri al minuto, quindi l'utilizzo di una cifra di 29 litri al minuto non è l'intervallo di uscita più alto possibile. Verranno utilizzati gli intervalli di uscita di 7 e 29 litri al minuto perché sono intervalli di uscita che rientrano negli intervalli del livello di attività da sedentario a moderato.
A 29 litri al minuto, moltiplicato per 34,772 particelle per litro (1,008,388 particelle), per una durata di uscita di 60 minuti, il prodotto è 60,503,280 (1,008,388×60) particelle all'ora e 484,026,240 per un periodo di 8 ore (1,008,388×480 particelle minuti).
Con un rapporto particelle/PFU da 1,000 a 1,000,000 per COVID, questo ci dà 60,503 virioni vitali emessi all'ora e 484,026 virioni vitali per un periodo di 8 ore.
Questi calcoli ci danno il potenziale di output di un individuo trasmissibile in termini non solo di quante particelle virali vengono emesse, ma anche del potenziale per raggiungere la soglia MID per infettare un dato numero di persone in base alla cifra PFU utilizzata.
Mentre la gamma di PFU dimostrata per SARS-CoV-2 è piuttosto ampia, dovremmo anticipare uno spettro di trasmissibilità basato sullo stato di salute individuale e sulla risposta immunitaria. Mentre 1.26 PFU sembrano piuttosto bassi, è stato dimostrato che il PFU per SARS-Cov-1 è di appena 13 PFU per raggiungere la soglia MID per l'insorgenza dell'infezione.
Anche se viene utilizzata una produzione di emissioni inferiore di 7 litri al minuto, ciò fornisce un tasso di 243,404 particelle al minuto (34,772 x 7)), 14,694,240 particelle all'ora (234,404 x 60) e 116,833,920 (243,404 x 480) particelle per 8 - periodo di ore. Applicando un rapporto particelle/PFU da 1,000 a 1,000,000, un periodo di 1 ora è un output di 14,604 virioni vitali e 116,833 in un periodo di 8 ore.

Con questi intervalli di output di intensità da sedentaria a moderata, molte volte la soglia MID viene soddisfatta per tutte le cifre PFU stabilite.
Perché gli N95 hanno fallito/stanno fallendo/falliranno
I respiratori con classificazione N95 sono progettati e approvati per catturare il 95% percento di materia non oleosa superiore a 0.3 µm. SARS-CoV-2 ha una dimensione particellare minima vitale di 0.06-0.14 µm, ben al di sotto della soglia di 0.3 µm anche se legata a materia più grande, quindi si tratta di un'ipotesi di perfetta capacità di cattura per un intervallo di particelle che questi apparati non sono progettati o approvato per l'acquisizione, né i dati della loro applicazione hanno dimostrato che si comportano al 95% o vicino.
Ai fini di un esercizio di ipotetica capacità di cattura perfetta, concederemo loro l'ipotesi di un perfetto tasso di cattura del 95%. Se applichiamo il 5% delle cifre MID dimostrate negli intervalli di output A e B dimostrati, dimostreremo l'infettività dei virioni vitali rispetto al 5% percento mai catturato (ad esempio, nessuna perdita) se un ipotetico tasso perfetto del 95% di la cattura è soddisfatta.
Campo di uscita A
Campo di uscita B
29 litri al minuto
7 litri al minuto
Se assumiamo un'ipotetica capacità di cattura perfetta per N95 di intervalli di dimensioni delle particelle di materia che questi apparati non sono progettati o approvati per catturare, e applichiamo il restante 5% percento mai catturato, la stragrande maggioranza degli intervalli di output rispetto a PFU richiesti per soddisfare MID la soglia consente ancora l'esposizione per molte volte la soglia MID per la potenziale infezione di molti individui in periodi di 1 ora e 8 ore per ogni intervallo stabilito di output.
Sommario
Siamo diventati negligenti con i nostri standard di mitigazione durante l'epidemia di SARS-CoV-2 perché questo patogeno non è fatale per la stragrande maggioranza delle persone, con un tasso di sopravvivenza mostrato intorno al 99.8%. Questa frivolezza verso una risposta specifica al pericolo è incredibilmente pericolosa se applicata a patogeni più letali ed elementi di esposizione.
Esaminando l'ipotetico scenario migliore, possiamo prevedere meglio se una determinata misura avrà un impatto mitigante sul pericolo identificato. Per gli N95 rispetto all'output, ai rapporti particella-to-PFU e MID per SARS-CoV-2, lo scenario migliore di un'ipotetica cattura perfetta della materia che questi apparati non sono né progettati né approvati per catturare mostra che non sono ancora attenuanti per questo rischio e le raccomandazioni per il loro uso dovrebbero essere immediatamente riconsiderate.
Risorse addizionali:
Discute la carica virale media dai campioni: https://www.nature.com/articles/s41586-020-2196-x.
Dose infettiva minima
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7090536/ (su MID in generale, non specifico su SARS-CoV-2).
Glossario
aerosol – particelle disperse in aria o gas, definite di dimensioni inferiori a 5 micron.
asintomatico (diffuso) – il concetto teorico di trasmettere un agente patogeno ad altri senza mostrare alcun sintomo stabilito di detto agente patogeno.
saturazione atmosferica – la quantità di materia vitale che rimane in alto all'interno di uno spazio chiuso.
emissioni – materia respiratoria espirata.
regime di flusso laminare – particelle fluide che seguono percorsi lisci a strati.
minima dose infettiva – la quantità minima di pericolo a cui si deve essere esposti per anticipare l'insorgenza della malattia.
N95 - un respiratore con filtro antiparticolato non cattura olio in grado di bloccare fino al 95% della materia oltre 0.3 µm.
esordio – l'inizio di una malattia che prende piede una volta raggiunta la soglia minima di dose infettiva.
produzione - le emissioni rilasciate in un dato ambiente da un individuo trasmissibile.
uscita come una costante - un individuo all'interno di uno spazio chiuso che emette aerosol respiratori carichi di particelle infettive nell'atmosfera data, saturando maggiormente l'atmosfera data con materia infettiva ad ogni respiro.
rapporto particella/PFU – un rapporto per i calcoli dell'output patogeno che soppesa il numero totale di particelle emesse rispetto alle particelle che sono infettive in modo vitale.
PCR-negativo – un determinato soggetto del test non riceve un risultato positivo del test quando viene testato con la metodologia PCR per un determinato agente patogeno. PCR sta per usare la tecnica della reazione a catena della polimerasi.
PCR-positivo – un dato soggetto del test riceve un test positivo quando viene testato utilizzando la tecnica della reazione a catena della polimerasi per un dato agente patogeno.
perfetta capacità di cattura – cattura di materia pericolosa con un'efficacia percentuale corrispondente data da un prodotto come il suo tasso ipotetico migliore possibile.
Unità formanti la placca (PFU) – la creazione di PFU richiede che un virione infetti una cellula ospite, dove inizia la replicazione virale. Per l'insorgenza della malattia è richiesta una soglia di un determinato numero di PFU, nota come dose infettiva minima.
Copie dell'RNA - materiale genetico necessario per creare copie di proteine all'interno di una cellula. Le copie di RNA non equivalgono a virioni vitali in grado di replicarsi.
TCID50 – un'abbreviazione per dose infettiva di coltura tissutale, che è la diluizione di un virus necessaria per infettare il 50% delle cellule in un test di coltura.
carica virale - la quantità di particelle virali in una data sostanza, emissione o all'interno del corpo di un individuo trasmissibile.
vitalità virale – virioni in grado di infettare una cellula e creare unità formanti placca (PFU).
virione o virione vitale- una particella virale infettiva completa.
Pubblicato sotto a Licenza internazionale Creative Commons Attribution 4.0
Per le ristampe, reimpostare il collegamento canonico all'originale Istituto di arenaria Articolo e Autore.









